施 旌,余承云,余 敏
(淳安县中医院·浙江 淳安 311700)
消化性溃疡(peptic ulcer,PU)指在各种致病因子作用下,消化道黏膜发生的炎性反应与坏死、脱落,形成溃疡,其损伤可深达黏膜肌层甚至可达固有肌层[1]。PU常以胃溃疡(GU)、十二指肠溃疡(DU)最为常见,其次可发生于食管下段、胃-空肠吻合口等部位[2]。该病发病初期,患者症状轻,表现为胃脘部轻微疼痛、反酸等不适,常可自行缓解,易被患者忽视,随着疾病的进展,消化道黏膜受损逐渐加重,严重者可出现胃与十二指出血、穿孔等并发症,甚至发生癌变,严重影响患者身体健康与生活质量[3]。现代医学认为,PU的发病与胃酸分泌过多、幽门螺旋杆菌(Helicobacterpylori,Hp)感染、药物、遗传、精神心理等因素相关,针对该病病因,临床上西医药治疗以抑制胃酸、清除Hp、保护胃黏膜等为主[4],临床中起效快、作用强,但是长期服用药物易产生耐药性,停药后易再次复发。PU中医药学属于“胃痛”“嘈杂”“胃疡”等范畴,在中医药理论的指导下根据患者的临床表现辨证论治,在改善临床症状、缩小溃疡面积、减少复发等方面具有良好的效果[5],临床常与西医药联合应用,协同增效。本临床观察以本院收治的95 例消化性溃疡患者为研究对象,探讨了自拟调和肝胃汤联合西医常规治疗PU的有效性,报道如下。
1.1 一般资料 选取2019 年1 月—2020 年12 月本院消化科诊治的PU患者96 例,依随机数字表法将收集的患者随机分为对照组(48 例)和观察组(48 例);
2组患者一般资料差异均无统计学意义(P>0.05),见表1。

表1 2组患者基线资料比较
1.2 诊断标准 依据《消化性溃疡诊断与治疗规范(2016年,西安)》[6]制订的西医诊断标准:1)上腹痛明显,空腹或用餐后疼痛加重,并呈慢性、周期性发作;
2)经X线钡餐检查,有黏膜皱壁集中、龛影等征象;
3)内镜检查,可见胃部/肠部溃疡,边缘肿胀、光滑、柔软、红润,呈椭圆形或原型,边缘整齐,底部平整,溃疡面呈灰白色/褐色胎膜覆盖。参照《消化性溃疡中医诊疗专家共识意见(2017)》[7]制订的肝胃不和证辨证标准。
1.3 纳入标准 1)符合上述诊断标准,辨证属于肝胃不和证者;
2)20 岁≤年龄≤65 岁;
3)患者对本治疗方案知情同意。
1.4 排除标准 1)不符合纳入标准者;
2)因激素、免疫抑制剂等药物引起的溃疡或因创伤、手术等原因引起的溃疡;
3)合并消化道出血、穿孔等严重并发症;
4)合并有消化系统肿瘤;
5)既往有消化系统手术史;
6)妊娠期、哺乳期妇女;
7)合并有呼吸、循环、精神、神经等多系统严重疾患。
2.1 治疗方法 两组患者均给予健康宣教,嘱患者养成定时进食的习惯,饮食以易消化、营养丰富、对消化道刺激性小的食物为主;
养成规律饮食、忌暴饮暴食;
避免过热、过冷、辛辣刺激等食物,忌饮浓茶、咖啡等;
注意保持心情舒畅、劳逸结合。对照组参照《消化性溃疡诊断与治疗规范(2016年,西安)》[6]并根据患者病情给予对症治疗。观察组在对照组的基础上给予自拟调和肝胃汤,组方为:柴胡9 g,香附12 g,沉香12 g,木香5 g,佛手6 g,川芎12 g,炒薏苡仁15 g,陈皮12 g,瓦楞子15 g,白芍9 g,炙甘草9 g,上药水煎服,1 日1 剂,早晚分服,连续治疗2 周。
2.2 疗效标准 两组患者治疗后依据《中药新药临床研究指导原则》[8]相关标准评价临床疗效。
2.3 观察指标
2.3.1 中医证候积分 治疗前后对两组患者肝胃不和证候症状进行评分,包括胃脘胀痛、胸胁闷满、反酸、嗳气、心烦易怒、食少纳差按无、轻、中、重分为4级,每级对应计0、2、4、6分。
2.3.2 胃镜黏膜征象积分 治疗前后两组患者行电子胃肠镜(奥林巴斯,型号:CV-290)检查,观察患者黏膜颗粒状、黏膜血管显露、黏膜皱襞变薄以及黏膜色泽异常4 个征象,每个征象计0~3 分,分数越高则表示胃黏膜损伤越严重[9]。
2.3.3 症状缓解时间 两组在治疗后记录胃脘胀痛、胸胁闷满、反酸、嗳气、心烦易怒、食少纳差等症状的缓解时间。
2.4 统计学分析 使用SPSS 25.0统计软件分析数据。计数资料用卡方检验;
计量资料用t检验;
以P<0.05表示差异有统计学意义。
3.1 2 组患者临床疗效比较 见表2。

表2 2组患者疗效比较[例(%)]
3.2 2组患者治疗前后中医症状评分比较 见表3。
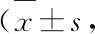
表3 2组患者治疗前后症状评分比较分)
3.3 2组患者治疗前后胃镜黏膜征象积分比较 见表4。
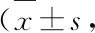
表4 2 组患者治疗前后胃镜黏膜征象积分比较分)
3.4 2组患者主要症状缓解时间比较 见表5。
消化性溃疡(PU)是消化系统常见疾病,研究认为,幽门螺旋杆菌感染、胃黏膜损伤、消化酶异常分泌等因素是引发该病的因素,该病易反复发作,若不能及时、有效控制病情,易引发消化道穿孔、出血甚至癌变,威胁患者生命健康[10]。西药治疗效果肯定,但存在易复发、溃疡愈合质量不佳、耐药等问题。中医中药在该领域的应用广泛,效果良好,具有多靶点、双向性优势,临床常规作为西医常规治疗的联合用药[11-12]。

表5 2组患者主要症状缓解时间比较
PU中医学属于“胃痛”“嘈杂”“胃疡”等范畴,肝胃不和证患者多由思虑过度、七情所伤导引起肝气郁滞,肝失条达,肝之疏泄失常,无以助脾胃运化,则脾胃运化失司,气机升降不利,气机不利则壅塞不通,肝气犯胃则引发该病,其病机关键为肝胃不和,病位在胃,与肝脾密切相关,治宜疏肝理气、和胃止痛。本研究采用自拟调和肝胃汤联合西药治疗PU,自拟调和肝胃汤中柴胡疏肝解郁,香附疏肝理气,沉香疏肝和胃,木香行气、止痛、和胃、健脾,佛手疏肝理气、和胃止痛,川芎行气止痛;
炒薏苡仁利水消肿、健脾渗湿,陈皮理气行滞,瓦楞子软坚散结、制酸止,白芍养血柔肝、调肝理脾,与甘草相合缓急止痛;
诸药合用共起疏肝理气、和胃止痛之功效。
黏膜病变是PU过程中重要的病理变化,可反映病变的程度、PU的进程[9]。本研究结果显示治疗后两组患者黏膜颗粒状、黏膜血管显露、黏膜皱襞变薄、黏膜色泽异常征象评分均降低(P<0.05),观察组降低更明显(P<0.05);
治疗后两组患者肝胃不和证候症状评分均降低(P<0.05),观察组降低更明显(P<0.05);
经过中西医结合治疗后观察组胃脘胀痛、胸胁闷满、反酸、嗳气、心烦易怒、食少纳差缓解时间明显短于对照组(P<0.05)。表明自拟调和肝胃汤联合西医常规治疗PU可改善肝胃不和证患者的临床症状、减轻黏膜损伤、提高临床疗效。