张 静,王劭恒,刘鹏飞,关 雷
(首都医科大学附属北京世纪坛医院麻醉科,北京 100038)
肿瘤细胞减灭(cytoreductive surgery,CRS)联合术中腹腔热灌注化疗 (hyperthermic intraperitoneal chemotherapy,HIPEC)是治疗患者腹膜肿瘤的有效方法[1]。但采用CRS较彻底切除腹膜表面及肿瘤受累脏器组织的手术时间长和创伤大,同时HIPEC中高温及化疗药物的应用致使机体产生强烈的应激反应,交感神经系统兴奋,组织耗氧量增加及氧代谢异常[1-2]。因此在多个病例中,术中及术后患者体内的乳酸(lactic acid,Lac)水平较术前明显升高[3]。高乳酸血症会加剧机体的氧代谢异常,进一步增加术后并发症的发生,因此如何有效地抑制机体应激反应和交感神经过度激活,降低患者体内Lac水平,是麻醉中的重点。右美托咪定是一种α2肾上腺素能受体激动剂,作为麻醉辅助药物广泛应用于临床[4]。既往研究[5-6]已证实:右美托咪定能够通过抑制交感神经兴奋,降低机体应激反应和抗炎等发挥器官保护作用。研究[7]显示:在外科手术中右美托咪定能够降低患者体内Lac水平。但右美托咪定能否降低择期行CRS联合HIPEC患者的Lac水平,目前国内外尚未见相关报道。本研究探讨术中小剂量右美托咪定持续输注对该类手术患者Lac水平、机体氧代谢和术后康复的影响,阐明右美托咪定对患者体内Lac及氧代谢的作用,为腹膜癌患者麻醉管理提供一定的参考依据。
1.1 一般资料收集2019年10月—2020年10月于北京世纪坛医院择期行CRS联合HIPEC患者60例作为研究对象。纳入标准:①年龄30~60岁;
②体质量指 数(body mass index,BMI)18~25 kg·m-2;
③美 国 麻 醉 医 师 协 会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅲ级;
④单纯全身麻醉、右美托咪定复合全麻的病例。排除标准:①近1月内发生心肌梗死、心力衰竭和脑梗死等患者;
②美国纽约心脏病协会(New York Heart Association,NYHA)心功能分级Ⅲ级及以上,严重的瓣膜疾病,室性心律失常及传导阻滞;
③严重的肝(Child-Pugh肝功能分级C级)或肾功能不全[血肌酐(creatinine,Cr)水平>442 μmol·L-1或行肾脏代替治疗者];
④术前存在重度贫血[血红 蛋白(hemoglobin,Hb)<70 g·L-1)],严重低蛋白血症(白蛋白<30 g·L-1);
⑤术前存在凝血功能障碍[国际标准化比值(international normalized ratio,INR)>1.5]或血液系统疾病者。剔除标准:术中失血较多(>1 000 mL),术后带气管导管送入重症监护室(Intensive Care Unit,ICU)者,术中出现过敏性休克和失血性休克等抢救患者。依据纳入和排除标准,按照随机数字表法将患者分为对照组(术中常规全身麻醉)27例和右美托咪定组(术中右美托咪定复合全身麻醉)29例。本研究已通过世纪坛医院科研伦理委员会审批[批件号:sjtky12-1x-2020(1)],研究中所有的操作符合《赫尔辛基宣言》要求,患者及家属同意并签署知情同意书。
1.2 主要试剂和设备血流动力学监测FloTrac/Vigile系统(美国Edwards Lifesciences公司),麻醉机(美国Datex-Ohmeda公司)。
1.3 麻醉方法所有患者术前常规禁食水。入手术室后,建立外周静脉通路,常规监测心电图(electrocardiogram,ECG)、心 率(heart rate,HR)、无 创 血 压(noninvasive blood pressure,NBP)和经皮动脉血氧饱和度(percutaneous arterial oxygen saturation,SpO2)。行桡动脉穿刺置管,监测血气和有创动脉压(arterial blood pressure,ABP),行颈内静脉置管,术中监测中心静脉压(central venous pressure,CVP)。术中监测患者每搏变异度(stroke volume variation,SVV)和心脏指数(cardiac index,CI)。对照组患者给予舒芬太尼0.3~0.4 μg·kg-1,丙泊酚2 mg·kg-1,罗库溴铵1.0 mg·kg-1行麻醉诱导,接麻醉机行机械通气。术中采用七氟醚、丙泊酚、瑞芬太尼和罗库溴铵麻醉维持;
右美托咪定组患者给予右美托咪定0.5 μg·kg-1·h-1,泵注10 min,复合舒芬太尼、丙泊酚和罗库溴铵行麻醉诱导,术中右美托咪定0.3 μg·kg-1·h-1,七氟醚、丙泊酚、瑞芬太尼和罗库溴铵行麻醉维持。麻醉诱导后2组患者均行超声引导下双侧腹横筋膜平面阻滞(transversus abdominis plane,TAP),每侧注入0.25%罗哌卡因30 mL。术中2组患者维持呼气末二氧化碳分压(end-tidal carbon dioxide partial pressure,EtCO2)35~45 mmHg,麻醉深度(bispectralindex,BIS)值45~55,并行体温监测维持正常体温。术中以SVV为指导进行液体管理:当SVV>13%时,快速输注羟乙基淀粉(130/0.4)5 mL·kg-1,间断观察容量变化。备阿托品、麻黄碱和去甲肾上腺素等血管活性药物,术中维持SVV 8%~13%,Hb≥100 g·L-1,NBP不低于80%基础值[6]。经桡动脉采集动脉血进行血气分析;
采集外周静脉血,4 000 r·min-1离心10 min,取上清液,放射免疫检测盒检测血清中皮质醇水平。
手术结束,待患者意识及自主呼吸恢复后,拔除气管导管。行静脉自控镇痛(patient controlled analgesia,PCA):舒芬太尼2 μg·kg-1+盐酸帕洛诺司琼注射液0.25 mg+0.9%生理盐水至250 mL,背景剂量为5 mL·h-1,单次负荷量为2 mL·h-1,间隔时间为20 min。手术结束后送患者返回ICU。
1.4 观察指标①一般信息:患者年龄,性别,BMI,ASA分级,基础疾病及烟酒史,手术时间,麻醉药物用量,出入量,血管活性药物用量;
②血流动力学和应激相关指标:在手术前(T0)、HIPEC开始前(T1)、HIPEC结束后(T2)和手术结束后(T3)记录患者的平均动脉压(mean arterial pressure,MAP)、HR、心 率 血 压 乘 积(rate pressure product,RPP;
RPP=心率×收缩压)[7]、CI和CVP。动 脉 血 气:碱 剩 余(base excess,BE)及动脉血Lac、血糖(blood glucose,Glu)和皮质醇水平。③Lac代谢指标:术后12 h(T4)、24 h(T5)、48 h(T6)和72 h(T7)Lac水平和Lac清除率,Lac清除率为由T3到T4、T5、T6和T7时Lac下降的百分比[8]。④肝功能指标:丙氨酸氨基转移酶(alanine aminotransferase,ALT)和天门冬氨酸氨基转移酶(aspartate aminotransferase,AST)水平。⑤术后3 d内并发症发生情况:术后低血压、恶心呕吐、腹胀、寒战、睡眠障碍、发热和感染发生情况。
1.5 统计学分析采用SPSS 22.0统计软件进行统计学分析。各组患者HR、血气和Lac水平等指标符合正态分布,以±s表示,2组间样本均数比较采用两独立样本t检验,多组间比较采用重复测量方差分析,组间两两比较采用Bonferroni检验。术后并发症等计数资料组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2.1 2组患者临床资料本研究共纳入患者60例,其中因术中出血>1 000 mL、对麻醉药过敏出现恶性心律失常和未拔除气管导管,剔除4例。对照组患者27例,右美托咪定组患者29例。2组患者性别、年龄、BMI、ASA分级、术前Hb水平、术前白蛋白水平、手术时间、去甲肾上腺素用量和术中出血量等指标比较差异无统计学意义(P>0.05);
与对照组比较,右美托咪定组患者术中丙泊酚和瑞芬太尼用量明显减少(P<0.05)。见表1。
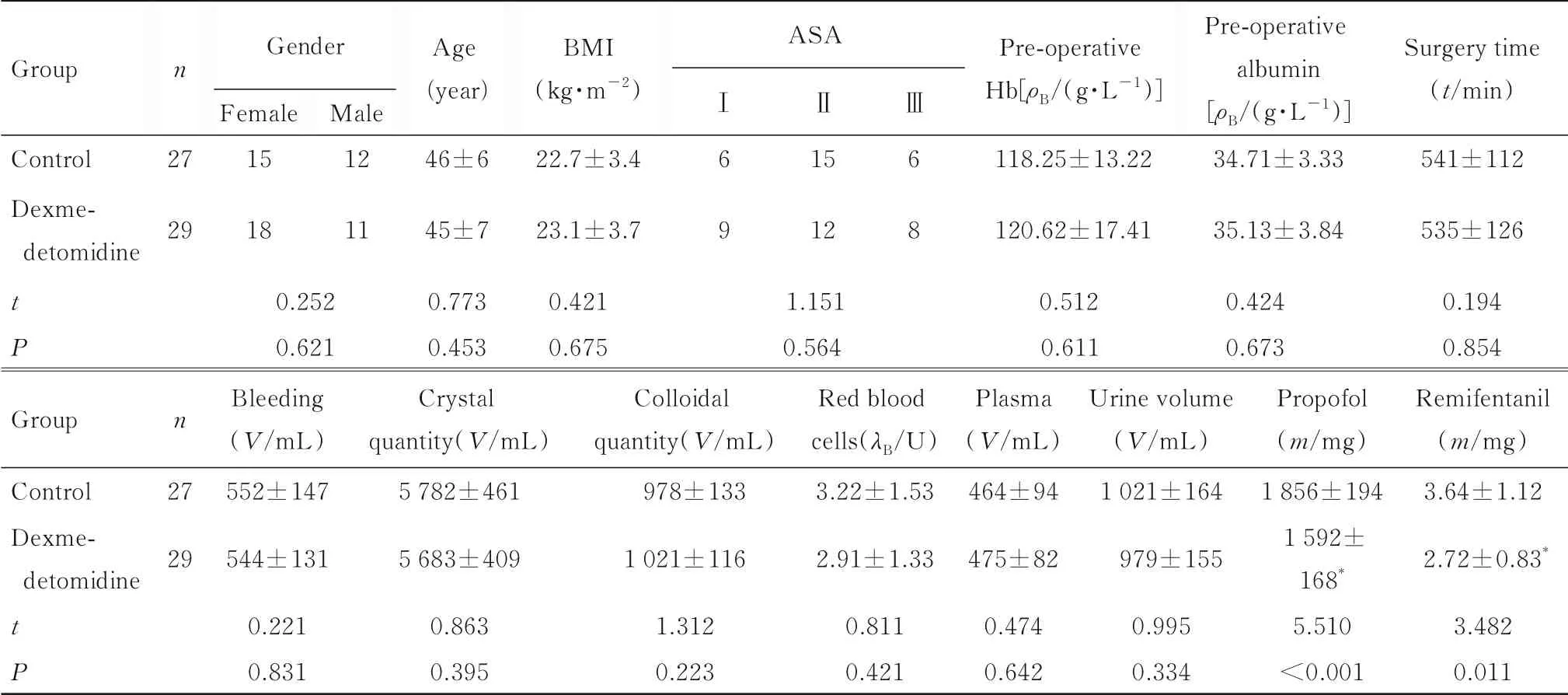
表1 2组患者临床资料Tab.1 Clinical materials of patients in two groups
2.2 2组患者血流动力学指标在T0时,2组患者MAP、HR、RPP、CVP和CI比较差异均无统计学意义(P>0.05);
在T1时,与对照组比较,右美托咪定组患者RPP明显减少(P<0.05);
在T2时,与对照组比较,右美托咪定组患者HR和CVP明显降低(P<0.05),RPP明显减少(P<0.05),而2组患者CI和MAP比较差异无统计意义(P>0.05);
在T3时,右美托咪定组患者HR、MAP和CVP明 显 降 低(P<0.05),RPP减 少(P<0.05),而2组患者CI比较差异无统计学意义(P>0.05)。与T0时比较,在T1时2组患者CVP明显升高(P<0.05),CI降低(P<0.05),RPP减少(P<0.05),右美托咪定组患者HR降低(P<0.05);
在T2时2组患者CVP明显升高(P<0.05),MAP和CI降低(P<0.05),对照组患者HR升高(P<0.05),右美托咪定组患者RPP减少(P<0.05);
在T3时,2组患者CVP降低(P<0.05),对 照 组 患 者HR和CI明 显 升 高(P<0.05),RPP增大(P<0.05),但右美托咪定组患者HR、RPP、MAP和CI比较差异无统计学意义(P>0.05)。见表2。
表2 2组患者血流动力学指标Tab.2 Hemodynamic index in two groups (±s)

表2 2组患者血流动力学指标Tab.2 Hemodynamic index in two groups (±s)
*P<0.05 compared with control group;
△P<0.05 compared with T0.
Group Control Dexmedetomidine Group Control Dexmedetomidine Group Control Dexmedetomidine Group Control Dexmedetomidine Group Control Dexmedetomidine n 27 29 n 27 29 n 27 29 n 27 29 n 27 29 MAP(P/mmHg)T0 82.73±6.72 82.23±8.95 HR(beat·min-1)T0 75.32±8.34 74.83±7.81 CVP(P/mmHg)T0 5.91±1.43 6.15±1.56 CI(L·min·m-2)T0 3.92±0.32 4.03±0.36 RPP T0 9 023±225 9 040±283 T1 81.53±6.84 82.32±6.64 T1 70.33±7.32 67.26±6.87△T1 7.13±1.56△6.92±1.34△T1 3.74±0.66△3.83±0.78△T1 8 567±262△8 239±221*△T2 76.82±6.85△77.51±7.24△T2 79.33±9.53△72.46±8.17*T2 8.82±1.76△7.67±1.23*△T2 3.59±0.63△3.52±0.73△T2 9 243±253 8 579±219*△T3 85.53±7.22 80.34±7.82*T3 85.53±7.93△76.38±6.72*T3 8.55±1.86△7.43±0.87*△T3 4.12±0.57△3.95±0.82 T3 9 823±325△9 156±264*
2.3 2组患者术中血气和应激相关指标在T0时,2组患者血中Glu、Lac、BE和皮质醇水平差异无统计学意义(P>0.05);
在T1和T2时,与对照组比较,右美托咪定组患者血中Glu、Lac和皮质醇水平均明显降低(P<0.05),BE负值减 少(P<0.05)。与T0时比较,T1时2组患者血中Glu和皮质醇水平均明显升高(P<0.05),BE负值增大(P<0.05),对照组患者Lac和皮质醇水平升高(P<0.05);
与T0时比较,T2时2组患者血中Glu、Lac和皮质醇水平均明显升高(P<0.05),BE负值增大(P<0.05)。见表3。
表3 2组患者血气和应激相关指标Tab.3 Blood gas and stress related indexes of patients in two groups (±s)

表3 2组患者血气和应激相关指标Tab.3 Blood gas and stress related indexes of patients in two groups (±s)
*P<0.05 compared with control group;
△P<0.05 compared with T0.
Group Control Dexmedetomidine Group Control Dexmedetomidine n 27 29 n 27 29 Glu[cB/(mmol·L-1)]T0 6.52±1.23 6.42±1.56 Lac[cB/(mmol·L-1)]T0 0.90±0.08 0.80±0.06 T1 8.23±1.77△7.34±1.42*△T1 1.30±0.08△0.90±0.08*T2 9.52±2.24△8.17±1.93*△T2 2.50±0.12△1.80±0.09*△BE[cB/(mmol·L-1)]T0 0.91±0.08 0.82±0.06 Cortisol[cB/(mmol·L-1)]T0 221±28 219±32 T1-1.22±0.08△-0.34±0.05*△T1 276±45△244±37*T2-2.52±0.11△-1.76±0.08*△T2 294±59△271±42*△
2.4 2组患者Lac代谢和肝功能指标与对照组比较,右美托咪定组患者T4、T5、T6和T7时Lac水平明显降低(P<0.05),Lac清除率明显升高(P<0.05);
T5和T7时右美托咪定组患者ALT和AST水平明显降低(P<0.05)。与T0时比较,T4、T5、T6和T7时2组患者Lac水平明显升高(P<0.05)。与T0时比较,T5时2组患者ALT和AST水平均明显升高(P<0.05);
T7时2组患者AST水平升高(P<0.05),对照组患者ALT水平升高(P<0.05),右美托咪定组患者ALT水平差异无统计学意义(P>0.05)。见表4。
表4 2组患者Lac清除代谢和肝功能指标Tab.4 Indexes of lactate metabolism and liver function of patients in two groups (±s)
*P<0.05 compared with control group;
△P<0.05 compared with T0.
Group Control Dexmedetomidine Group Control Dexmedetomidine Group Control Dexmedetomidine Group Control Dexmedetomidine n 27 29 n 27 29 n 27 29 n 27 29 Lac[cB/(mmol·L-1)]T0 0.90±0.08 0.80±0.06 Lac clearance rate(η/%)T4 3.10±0.72 8.13±1.21*ALT[λB/(U·L-1)]T0 32±16 31±14 AST[λB/(U·L-1)]T0 38±17 39±14 T4 3.43±0.15△2.92±0.17*△T5 3.12±0.89 11.13±2.14*T5 68±27△41±11*△T5 89±25△62±17*△T5 3.14±0.15△2.46±0.13*△T6 15.64±2.67 33.34±4.13*T7 46±15△32±13*T7 67±21△44±18*△T6 2.73±0.16△1.85±0.11*△T7 40.65±5.21 55.53±7.18*T7 1.92±0.15△1.26±0.13*△
2.5 2组患者术后并发症情况与对照组比较,术后3 d内右美托咪定组患者睡眠障碍、低血压、恶心呕吐、寒战和腹胀发生例数均明显减少(P<0.05),术后3 d内2组患者发热、手术部位感染及肺部感染发生例数差异无统计学意义(P>0.05)。见表5。

表5 2组患者术后并发症发生情况Tab.5 Complication events of patients in two groups
近年来,随着康复外科理念的提出和发展,如何有效降低术后并发症的发生,改善患者转归和预后得到越来越多的关注[9]。其中围术期管理是重要的环节。腹膜癌是原发或继发于腹腔脏器组织的肿瘤,呈隐匿性生长,临床发现时多为晚期。CPR联合HIPEC是治疗腹膜癌的有效方法[10]。但该类手术时间长,创面暴露大,同时术中热疗和化疗药的应用会引起机体强烈的交感神经兴奋和应激反应,导致机体能量代谢的异常[11]。较多患者在术中和术后出现进行性的Lac水平升高。高乳酸血症加剧组织氧代谢紊乱,严重者可导致代谢性酸中毒,并出现各脏器功能的损伤,影响术后的快速康复[12]。因此,如何在手术中有效地降低应激反应和Lac水平,减少术后并发症的发生,对患者术后快速康复至关重要。
Lac是组织无氧代谢的中间产物,正常情况下,机体通过三羧酸循环、糖异生和肾脏代谢等途径维持体内Lac平衡[13]。但在缺氧条件下,丙酮酸无法有效地进行线粒体转化,产生Lac。高乳酸血症主要包括2种类型,A型乳酸酸中毒,表现为机体内氧水平不足,氧供降低和灌注缺陷,其多在脓毒血症和失血性休克中发生;
B型乳酸酸中毒,主要表现为组织无氧代谢增加,Lac清除率改变[14-15]。当Lac的生成速度超过排泄速度时,引起机体Lac蓄积,发生高乳酸血症。Lac蓄积加剧机体氧供需失衡,严重者表现为代谢性酸中毒,进而影响微循环灌注和脏器功能的恢复。本研究结果显示:手术前后,2组患者MAP、CI和尿量均维持于正常水平,提示术中尚未存在氧供不足及灌注缺陷的情况;
2组患者HIPEC结束后HR、RPP、Glu和皮质醇水平均有升高。RPP升高,提示交感神经兴奋,心肌耗氧增加,机体应激反应增强[16];
皮质醇是11-脱氧皮质醇在肾上腺皮质经11β-羟化酶的作用产生,临床中作为应激激素能够有效反映机体的应激能力[17]。本研究结果显示:CRS联合HIPEC可引起机体交感神经兴奋和强烈的应激反应,应激反应可导致机体氧耗增加,无氧代谢增强,Lac水平升高。
本研究结果显示:2组患者在T4时Lac水平仍然较高,而在T5时Lac水平逐渐下降,提示术后患者机体仍存在应激反应和无氧代谢。研究[18]显示:Lac水平升高常作为休克患者血液低灌注的标志,即氧输送不足而导致的无氧糖酵解。但近期研究[19]表明:高乳酸血症发生的机制是多因素的,血清Lac水平反映了体内Lac产生和代谢的平衡。高乳酸血症是由Lac产生过剩、代谢减少或两者同时发生引起的,其中交感神经的过度刺激是该机制的主要原因之一。过多的儿茶酚胺也会加剧肌肉中有氧糖酵解并导致高乳酸血症[20-21]。另一方面,Lac主要在肝脏代谢,部分在肾脏和其他器官代谢[22]。本研究结果显示:与T0时比较,CRS联合HIPEC患者T5时ALT和AST水平升高,提示术后肝脏功能可能有一定的损伤,进而在一定程度上影响患者术后前期Lac代谢。
右美托咪定是一种高选择性、中枢作用的α-2受体激动剂,具有辅助镇静和镇痛的作用[4]。研究[23]显示:右美托咪定可以抑制健康者体内源性儿茶酚胺的释放,抑制交感神经兴奋产生的Lac过量。部分研究[5-6,24]证实了围术期右美托咪定的器官功能保护作用。近期研究[25-27]显示:右美托咪定可以减轻组织脏器损伤,进而促进Lac的清除。本研究结果显示:与对照组比较,T2时右美托咪定组患者HR、Glu、皮质醇和Lac水平明显降低,提示术中持续0.3 μg·kg-1·h-1右美托咪定输注可以明显抑制患者术中交感神经兴奋和应激反应,进而降低患者Lac水平。本研究中术后早期的随访结果显示:与对照组比较,右美托咪定组患者T5和T7时Lac水 平 及T5时ALT和AST水 平 均 明显降低,提示右美托咪定在腹膜癌患者CPR联合HIPEC术中发挥肝功能保护作用;
与对照组比较,右美托咪定组患者T4、T5、T6和T7时Lac清除率升高,证实右美托咪定能够通过保护肝功能,促进Lac的清除。
高乳酸血症与术后并发症有密切关联,影响患者的康复及预后。研究[28-30]显示:Lac水平升高可以导致胃肠道并发症、肾并发症(包括肾替代治疗和急性肾损伤)、心功能障碍(包括低心排血量综合征和房颤等心律失常)及感染等。本研究结果显示:与对照组比较,右美托咪定组患者术后3 d内恶心呕吐、腹胀、寒战、睡眠障碍和低血压的发生例数明显减少,进一步证实右美托咪定能够减轻围术期患者的应激反应和降低体内Lac水平,减少术后并发症的发生,改善患者的生理状态,促进患者加速康复。
综上所述,CRP联合HIPEC可以引起腹膜癌患者术中及术后强烈的应激反应和组织无氧代谢,使体内Lac水平明显升高,导致术后早期多种并发症的发生,影响术后快速康复;
而术中小剂量右美托咪定持续输注,可以有效抑制围术期患者机体交感神经兴奋和应激反应,减少体内Lac的产生,促进Lac的清除,进而降低术后并发症的发生,加快患者康复。在后续的研究中,样本量有待于进一步扩大,应开展更大样本的研究加以探讨。